У женщин из всех заболеваний половых органов врачи чаще всего диагностируют вульвовагиниты. Это воспалительная патология, при которой поражаются большие и малые половые губы, а также полость влагалища. Некоторые могут спутать это заболевание с такой патологией, как вульвит. Но при вульвите в патологический процесс вовлекаются только слизистые наружных половых органов. А полость влагалища остается незатронутой. Часто они развиваются у представительниц прекрасного пола при климаксе. А также при контакте с различными патогенными микроорганизмами. В чем особенности заболевания, интересуются пациентки у гинекологов, и как правильно его лечить.
Причины вульвовагинитов
Из-за чего чаще всего развивается заболевание, интересуются представительницы женского пола. Врачи могут назвать большое количество факторов, ведущих к появлению негативных симптомов. Поражение влагалища и наружных половых органов может встречаться, например, в качестве вторичного симптома при эндокринных болезнях, псориазе, геморрое.
Некоторые препараты также могут вызывать воспалительные процессы в интимной зоне. Причины заболевания могут быть следующими:
- частое и бесконтрольное использование препаратов антимикробного спектра, которые негативно влияют на естественную микрофлору влагалища;

- применение системных гормональных препаратов в течение продолжительного времени (например, при лечении некоторых болезней надпочечников, щитовидки, при болезнях соединительной ткани);
- неправильный подбор белья и верхней одежды, из-за чего вентиляция половых органов сильно страдает и, как следствие, создаются оптимальные условия для размножения патогенной микрофлоры;
- частое и безосновательное использование тампонов как в менструации, так и вне их (тампон, вводимый во влагалище – отличная среда для размножения бактерий);
- некоторые заболевания яичников;
- чрезмерно тщательные гигиенические процедуры в интимной зоне (постоянные промывания, спринцевания, которые также негативно сказываются на микрофлоре влагалища).
Заболевание встречается не только у женщин детородного возраста и в период климакса, но и у детей, а также пожилых женщин. В последнем случае причины чаще всего кроются в ослаблении иммунных сил организма. Также иногда болезнь – следствие изначально слишком тонкой оболочки половых органов. Которая сочетается с гиперактивностью сальных и потовых желез.
Симптомы вульвовагинита
Прежде чем начинать лечение заболевания, необходимо выявить его признаки, с жалобами на которые придется посетить врача.
Первые симптомы – это, обычно, появление белей (специфические светлые выделения из половых органов). А также жалобы на зуд, жжение в проблемной области.
Если болезнь распространяется вглубь, то симптомы дополняются учащенным мочеиспусканием. А также жалобами на болезненность процесса облегчения мочевого пузыря.
Выделения – это всегда главный признак тревоги. В некоторых случаях дополнительно представительницы прекрасного пола жалуются на боли в нижней части живота. Они могут отдавать в области крестца.
Как выглядит отделяемое из половых путей при разных причинах болезни, интересуются многие пациентки. Если вульвовагинит неспецифический, то отделяемое обычно густое, желто-зеленое, часто неоднородное. Если причина в заражении трихомониазом, то выделения станут слизисто-гнойными, слегка пенистыми. Это является патогномоничным признаком патологии. А если болезнь вызвана вирусом, то выделения могут вовсе отсутствовать.
Острый вариант в раннем возрасте нередко провоцирует появление общих жалоб. У девочек поднимается температура, они становятся капризными, плаксивыми. Появляется страх перед мочеиспусканием или дефекацией, вызванный усилением болей. А отсюда и некоторые поведенческие расстройства. У женщин, которые ведут половую жизнь, появляются жалобы на отсутствие оргазмов, дискомфорт во время соития, снижение либидо.
Виды вульвовагинитов
Вульвовагинит может быть специфический и неспецифический. Неспецифическая патология не связана с заражением какими-либо патогенными микроорганизмами, а вот специфическая – наоборот. Специфическая форма может быть, например, папилломавирусной или трихомониазной.
Отдельно выделяют острый и хронический тип патологии.
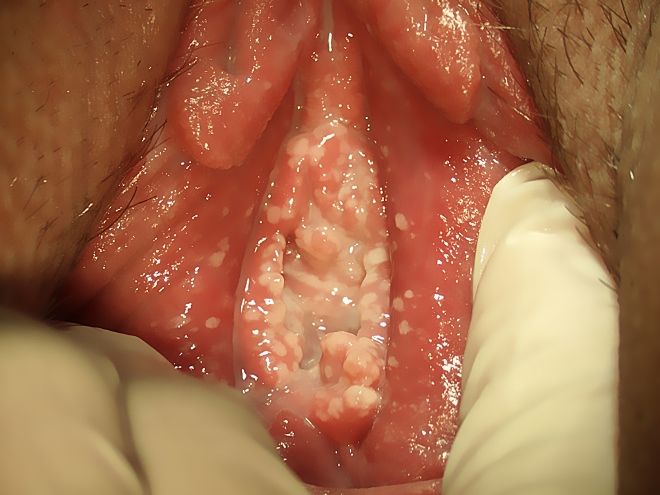
Хронический или рецидивирующий тип, чем он обычно характеризуется? У пациентки с определенной периодичностью или под воздействием определенных факторов обостряются симптомы заболевания.
Длительность ремиссии при хроническом заболевании зависит от того, насколько тщательно соблюдаются рекомендации по лечению, выданные врачом.
Острый вульвовагинит
Острый вид процесса обычно характеризуется ярко выраженными симптомами. У многих пациенток бактериальное заболевание изначально дает о себе знать острой вспышкой.
Впоследствии хронизируется, переходя в подострый процесс. Лечение острого заболевания рекомендуется начинать как можно раньше, так как это поможет избежать хронизации патологии. Для острой формы характерны:
- выраженные зуд, жжение и дискомфорт в генитальной зоне, становящиеся более ощутимыми в период мочеиспускания;
- ощутимый болевой синдром, локализующийся на наружных половых органах;
- гнойные или иного рода выделения из влагалища;
- проблемы с мочеиспусканием, которые могут дополняться дефикационными проблемами;
- чувство общей слабости, при массивном процессе иногда повышение температуры и др.
То, чем лечить острый процесс, рекомендуется решать с лечащим врачом после проведения осмотра и сбора анамнеза.
Бактериальный вульвовагинит
Бактерии – наиболее частые причины воспаления влагалища и наружных половых органов. У женщины существует собственная микрофлора в этих зонах, которая порой может агрессивно себя вести. Например, при снижении иммунитета. Но еще возможно присоединение патогенных микроорганизмов. Они неблагоприятно сказываются на состоянии слизистых оболочек. Наиболее часто бактериальный вульвовагинит, вызванный собственной микрофлорой развивается, если:
- есть какие-либо нарушения в иммунном статусе женщины (например, сопутствующее вирусное заболевание типа гриппа или ОРВИ);

- органы мочеполовой системы не находятся в идеальном состоянии, есть симптомы уретрита, цистита или других подобных патологий;
- женщина игнорирует правила интимной гигиены, позволяя даже естественной микрофлоре размножаться в слишком больших количествах.
Естественно, в организм попадают патогенные микроорганизмы в определенном титре. Они наверняка вызовут негативную реакцию со стороны слизистых оболочек. Следующие патогены могут приводить к появлению симптомов воспаления во влагалище и на наружных половых органах:
- трихомониаз (характерны пенистые выделения гнойного характера);
- гонорея (не имеет специфичных проявлений, но симптомы обычно быстро купируются);
- сифилис (характеризуется образованием твердого шанкра в том месте, где бледная трепонема проникла в организм);
- герпес (сопровождается высыпаниями, напоминающими пузырьки, заполненные обычно небольшим количеством жидкости прозрачного характера) и др.
Аллергический вульвовагинит
Аллергический воспалительный процесс встречается у представительниц прекрасного пола довольно часто.
Чаще всего в качестве аллергенов выступают:
- различные медикаментозные средства, которые были выписаны представительнице прекрасного пола, чтобы избавиться от гинекологического заболевания;
- грибки рода кандида, которые являются условно-патогенной микрофлорой и у многих женщин вызывают аллергические реакции;
- негативные реакции на ткани, используемые для изготовления белья или материалы, используемые в изготовлении прокладок, тампонов;

- аллергическая реакция организма на гигиенические средства для туалета половых органов;
- в редких случаях вульвовагинитом могут проявляться даже бытовые аллергии, например, на пыль или другие раздражители подобного рода.
Лечение вульвовагинита
Как лечить заболевание, если появились его симптомы? Интересуются многие представительницы прекрасного пола у своих врачей.
Для лечения необходимо подбирать препараты, исходя из первопричины болезни. У женщин бесполезно использовать симптоматическую терапию. Так как это с большей вероятностью приведет к переходу заболевания в хроническую форму. А потому воздействие на причину – обязательное условие.
Схема лечения всегда подбирается врачом.

То, как вылечить ту или иную форму, зависит также от выраженности симптомов болезни, общего состояния женщины. Общие рекомендации обычно следующие:
- до излечения заболевания рекомендуется воздерживаться от половых контактов, так как это не только дискомфортно, но и способствует распространению ИППП, если причина в заражении ими;
- необходимо найти баланс между гигиеническими мероприятиями, не запуская интимную зону слишком сильно, но и не усердствуя со спринцеваниями и подмываниями, чтобы не нарушать естественную микрофлору;
- рекомендуется начать прием витаминов и иммуностимуляторов, которые помогут поддержать иммунитет и бороться с воспалительными процессами;

- при выявлении аллергического типа болезни необходимо определить аллерген и в первую очередь прекратить его контакт с организмом, чтобы он более не провоцировал воспаление;
- если выявлен дисбактериоз, развившийся из-за чрезмерно приема антибиотиков или частых гигиенических процедур, можно под контролем врача пропить курс пробиотиков;
- если выявлена бактериальная инфекция, то для борьбы с ней подбирается специфическая антибактериальная терапия, которая поможет остановить размножение бактерий и убить их.
Специфическую терапию, будь то антибактериальные, противовирусные, антигистаминные или иные препараты, должен подбирать только лечащий врач.
Препараты для лечения
От женщин можно услышать вопрос о том, какие таблетки можно попить, чтобы избавиться от симптомов воспалительного процесса? Чаще всего обойтись исключительно таблетками не получится, необходим комплекс препаратов. В первую очередь, если патология вызвана бактериями, рекомендуется выбрать антибиотики. Врач может назначить:
- Амоксиклав (препарат, в котором антибиотик сочетается с веществом, усиливающим его действие, действует на разные виды микроорганизмов);
- Цефазолин (еще один медикамент широкого спектра действия, в основном вводится инъекционно);
- Цефтриаксон (еще один медикамент из списка антибиотиков широкого спектра действия).
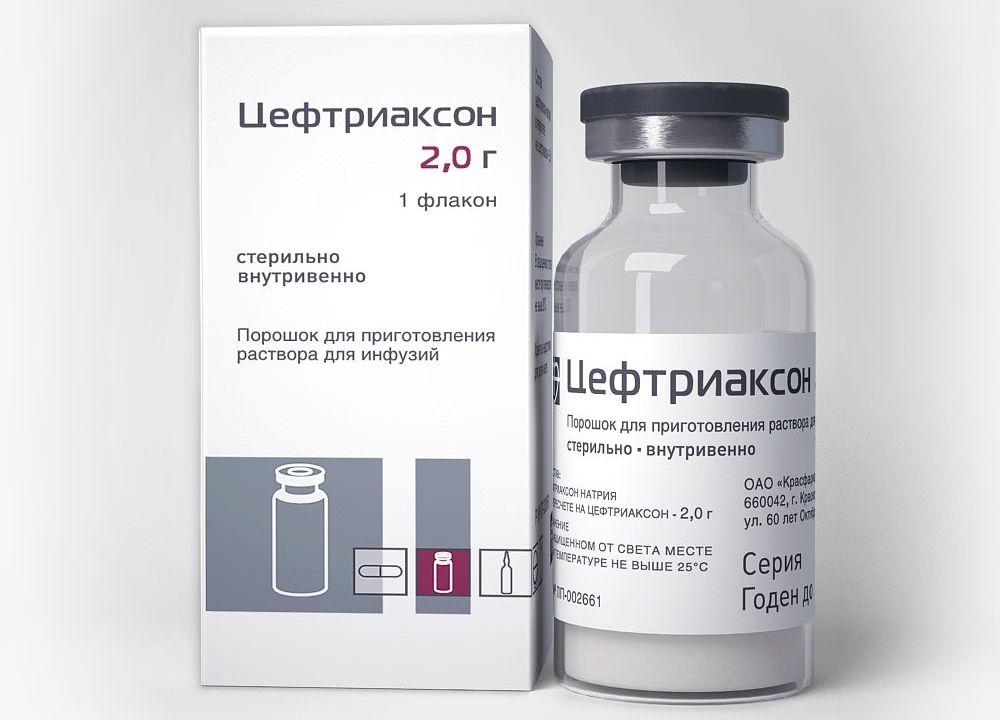
По усмотрению врача могут назначаться и другие препараты антибактериального спектра, помогающие в борьбе с болезнью. Дополнительно обычно назначают умеренные промывания антисептическими растворами. Применяться может, например, Мирамистин или Хлоргексидин.

Если необходимо, врач также порекомендует использование свечей. Свечи предназначены, чтобы усилить концентрацию лекарственного вещества в зоне воздействия. И, соответственно, увеличить его эффективность.
Дополнительно возможно назначение симптоматических препаратов. Они помогут устранить воспаление, снять боль, зуд, жжение, облегчить процесс мочеиспускания. Для этого в основном назначаются мази, гели, крема и свечи.
Вульвовагинит – неприятное заболевание. В течение жизни с ним может столкнуться любая представительница женского пола. Независимо от особенностей жизни и возраста. Необходимо знать, какими симптомами проявляется эта патология, каковы могут быть ее причины, и как правильно лечить ее. Если затянуть с обращением к врачу при появлении симптомов, возможно развитие осложнений. А вот они уже могут сказаться, в том числе, и на детородной функции!



Отправить ответ
Оставьте первый комментарий!